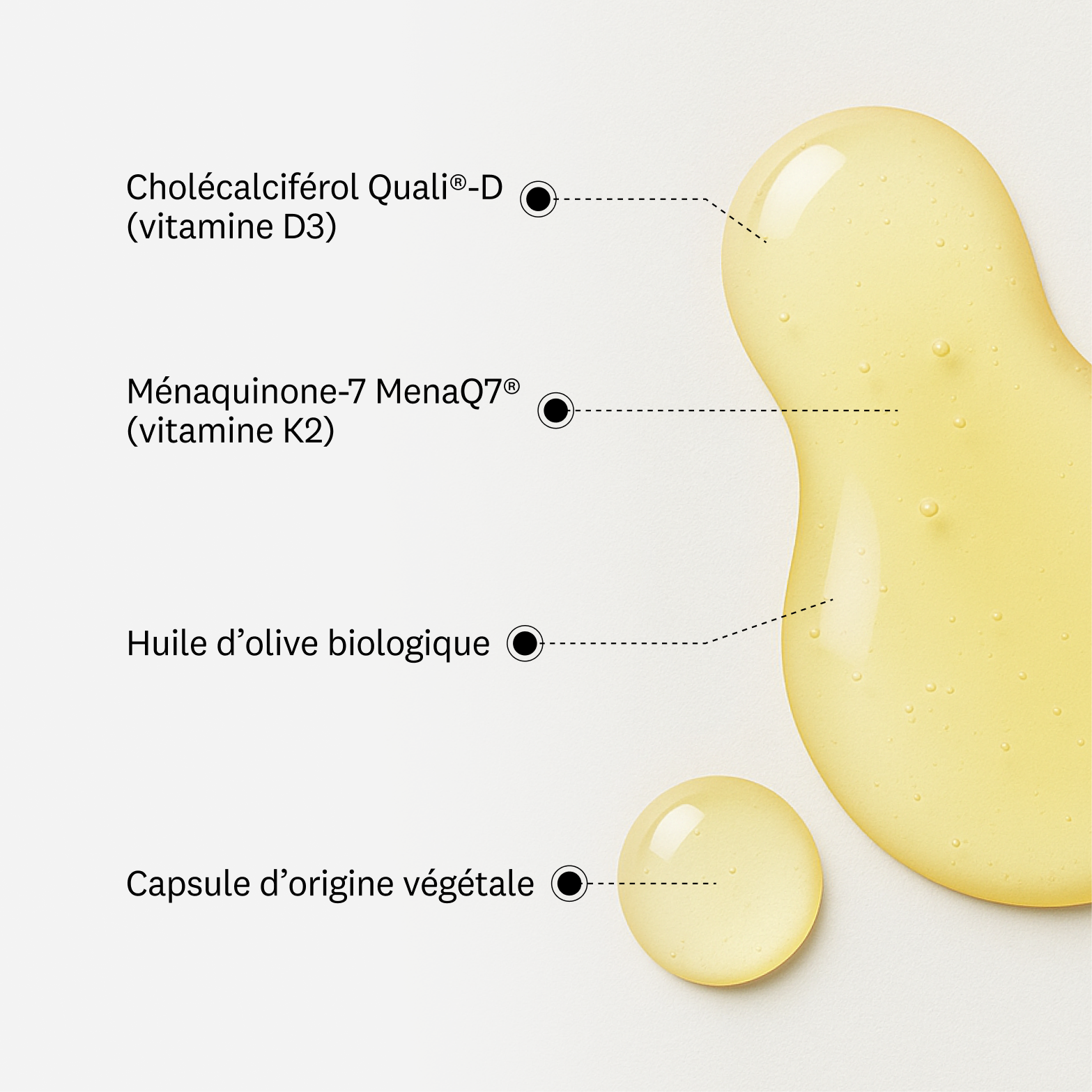
Rôles et bienfaits des vitamines D3 et K2
On a longtemps parlé de la vitamine D comme d’une simple “alliée des os”, presque une “vitamine d’enfance”, associée au rachitisme. Les données scientifiques récentes ont profondément élargi cette vision. La vitamine D3 (cholécalciférol) agirait aujourd’hui comme une prohormone, capable d’intervenir dans de nombreux équilibres de l’organisme. La vitamine K2, longtemps restée dans l’ombre de la K1, apparaîtrait quant à elle comme une “régulatrice fine du calcium dans les tissus”. Ce qui change tout, c’est leur fonctionnement en duo, lorsque l’on parle de santé osseuse, de métabolisme du calcium et d’équilibres physiologiques globaux.
Rôle de la vitamine D3 dans l’organisme
La vitamine D3 est une forme bio-identique à celle que la peau synthétise sous l’effet des UVB. Une fois absorbée, elle subit deux transformations successives dans le corps pour devenir active. Ce processus explique pourquoi on la décrit aujourd’hui comme une prohormone plus que comme une vitamine classique. Les récepteurs de la vitamine D sont présents dans de très nombreux tissus, ce qui éclaire la diversité de ses rôles potentiels observés par la recherche.
Absorption du calcium
La vitamine D contribue à l’absorption et à l’utilisation normales du calcium et du phosphore, ainsi qu’au maintien d’une ossature normale. Concrètement, la forme active de la vitamine D stimulerait l’expression de protéines spécialisées dans l’intestin, qui agissent comme de véritables portes d’entrée du calcium alimentaire vers la circulation sanguine.
Pour imager : sans vitamine D suffisante, le calcium est présent dans l’assiette, mais il tape à une porte à moitié fermée. Avec un statut correct en vitamine D, la porte s’ouvrirait plus efficacement. Une étude clinique a montré que l’augmentation des taux sanguins de vitamine D s’accompagnait d’une potentielle augmentation progressive de l’absorption du calcium, sans effet de seuil brutal, mais avec un plateau physiologique atteignable (Heaney et al.). Ces résultats suggèrent que la vitamine D ne “forcerait” pas l’absorption de manière illimitée, mais optimiserait un mécanisme déjà existant.
Ce rôle est important dans les périodes de fragilité osseuse potentielle : croissance, vieillissement, ménopause. C’est aussi la raison pour laquelle la vitamine D est systématiquement associée au calcium dans les recommandations nutritionnelles, jamais pensée isolément.
Fonctionnement du système immunitaire
La vitamine D contribue au fonctionnement normal du système immunitaire et là encore, la science permet de comprendre pourquoi. Les cellules immunitaires possèdent des récepteurs à la vitamine D et sont capables de transformer localement la vitamine D en sa forme active. Ce détail est fondamental : cela signifie que la vitamine D n’agirait pas uniquement “à distance” depuis les reins, mais directement au cœur même des cellules de l’immunité.
Les travaux de recherche ont montré que la vitamine D agirait directement sur les cellules B de l'immunité. L'étude de Chen et al. indique que la vitamine D3 (1,25(OH)2D3) aiderait à maintenir l'homéostasie des cellules B en inhibant leur prolifération excessive et en régulant des protéines du cycle cellulaire comme la p27, sans empêcher la division cellulaire initiale.
Par ailleurs, d'autres travaux (Kong et al.) ont mis en évidence que la vitamine D permettrait de bloquer l'activation de la voie NF-κB et de potentiellement réguler le système rénine-angiotensine, protégeant ainsi les tissus (notamment pulmonaires) contre les lésions inflammatoires. Ces données suggèrent que la vitamine D participerait probablement à l'équilibre entre défense et inflammation.
Dans la vie réelle, cela se traduit par un constat simple : lorsque le statut en vitamine D est bas, certaines fonctions de régulation immunitaire pourraient être moins optimales. C’est pour cette raison que la vitamine D fait aujourd’hui partie des micronutriments les plus surveillés sur le plan nutritionnel, notamment dans nos modes de vie modernes où l’exposition solaire est souvent limitée.
Rôle de la vitamine K2 dans l’organisme
Longtemps cantonnée à la coagulation sanguine à travers la vitamine K1, la vitamine K2 a peu à peu révélé un tout autre visage. Là où la K1 agirait surtout au niveau hépatique, la K2, et plus précisément la forme MK-7, se distribuerait dans l’ensemble de l’organisme, notamment les os et les parois vasculaires. Son rôle central reposerait sur un mécanisme très concret : l’activation de protéines chargées de fixer ou de bloquer le calcium selon sa destination. Autrement dit, la vitamine K2 n’augmenterait pas la quantité de calcium, elle en orienterait l’usage.
Maintien de l’ossature normale
La vitamine K contribue au maintien d’une ossature normale. Cette phrase, en apparence simple, repose sur un mécanisme biologique précis. Dans l’os, une protéine appelée ostéocalcine agit comme une sorte de colle minérale. Mais tant qu’elle n’est pas activée, elle reste inefficace. C’est la vitamine K2 qui permettrait cette activation, par un processus appelé carboxylation.
Sans entrer dans un jargon inutile, on peut dire que la vitamine K2 permettrait à l’ostéocalcine de capturer le calcium et de l’intégrer à la matrice osseuse. Sans cette étape, le calcium circulerait, mais il serait plus difficile à fixer au bon endroit.
Cette action a été étudiée chez des femmes ménopausées en bonne santé dans un essai contrôlé de longue durée. Dans cette étude de Knapen et ses collaborateurs, une supplémentation quotidienne en MK-7 à 180 µg pendant trois ans aurait été associée à un potentiel ralentissement de la perte de densité minérale osseuse au niveau du col du fémur et des vertèbres lombaires, ainsi qu’à une probable préservation de la résistance osseuse (Knapen et al). Ces résultats suggèrent que la vitamine K2 pourrait participer au maintien de la qualité osseuse sur le long terme, sans jamais se substituer aux facteurs essentiels que restent l’alimentation, l’activité physique et le statut hormonal.
Dans la vie quotidienne, cela concernerait tout particulièrement les périodes où l’os est plus vulnérable : ménopause, vieillissement, immobilisation prolongée. La vitamine K2 n’est pas un “renfort express”, mais un outil de fond pour l’équilibre osseux.
Soutien à la santé cardiovasculaire
C’est sans doute sur le terrain vasculaire que la vitamine K2 a suscité le plus d’intérêt scientifique ces dernières années. Elle agirait via une autre protéine clé : la MGP (Matrix Gla Protein). Son rôle serait exactement l’inverse de celui de l’ostéocalcine : elle empêcherait le calcium de se déposer là où il ne devrait pas, notamment dans les parois artérielles.
Lorsque la vitamine K2 est insuffisante, cette protéine resterait inactive. Le calcium pourrait alors, lentement, participer à la rigidification des artères. À l’inverse, lorsque la MGP est activée grâce à la K2, elle jouerait un rôle de bouclier biologique contre la calcification vasculaire.
Dans une autre étude de Knapen en 2015 les chercheurs ont également observé une “diminution significative de la rigidité artérielle” chez les femmes supplémentées en MK-7 par rapport au placebo, mesurée par la vitesse de l’onde de pouls, un marqueur reconnu de la souplesse des artères. Ces résultats suggèrent que la K2 pourrait contribuer au maintien d’une élasticité vasculaire normale, surtout lorsqu’elle est utilisée dans une logique préventive.
Ces données ne permettent pas de parler de prévention ou de traitement des maladies cardiovasculaires, mais elles soutiennent l’idée d’un rôle physiologique de la vitamine K2 dans la régulation du calcium vasculaire, ce qui éclaire son potentiel intérêt lorsqu’on associe santé osseuse et santé artérielle.
Synergie entre les vitamines D3 et K2
C’est ici que tout s’imbrique. La vitamine D3 augmenterait l’absorption du calcium, nous l’avons vu. La vitamine K2, elle, déciderait de sa destination. Sans K2, le calcium absorbé pourrait rester mal orienté : une partie vers l’os, une autre malheureusement vers les tissus mous. C’est ce que les chercheurs désignent parfois comme le “paradoxe du calcium”.
Sur le plan biologique, la synergie est limpide :
- la vitamine D3 stimulerait la production des protéines dépendantes de la vitamine K, comme l’ostéocalcine et la MGP,
- la vitamine K2 activerait ces mêmes protéines, leur permettant d’assumer pleinement leur fonction.
Autrement dit, la D3 fabriquerait les outils, la K2 les rendrait opérationnels. L’une sans l’autre resterait incomplète. Une supplémentation élevée en vitamine D3 sans apport suffisant en K2 pourrait théoriquement augmenter la charge calcique sans optimiser sa redistribution, ce qui explique l’intérêt croissant pour les formulations combinées.
Les recommandations issues des essais cliniques situent fréquemment les dosages autour de 2000 UI de vitamine D3 associées à 75 à 180 µg de MK-7, une plage cohérente avec les effets observés sur l’activation de l’ostéocalcine, la diminution des marqueurs de carence en K2 vasculaire (dp-ucMGP) et le maintien de la souplesse artérielle (Knapen et al., 2015). Ces données soutiennent l’idée que l’association D3 + K2 s’inscrirait dans une logique de sécurité métabolique du calcium, plus que dans une simple addition de bénéfices isolés.
Recommandations de dosage et de supplémentation
En matière de vitamines, la question n’est jamais uniquement “combien”, mais surtout dans quel contexte, à quel moment de la vie, et avec quels équilibres nutritionnels autour. La vitamine D3 et la vitamine K2 s’inscrivent dans cette logique de régulation fine, où l’objectif n’est pas la surenchère, mais le maintien d’un fonctionnement physiologique normal. Les données cliniques disponibles permettent aujourd’hui de dégager des plages d’apport cohérentes, compatibles avec la sécurité d’usage et les effets biologiques observés.
Dosage recommandé pour les adultes
Chez l’adulte, les apports en vitamine D3 sont généralement exprimés en UI (unités internationales). Les dosages couramment utilisés en pratique nutritionnelle se situent entre 1 000 et 4 000 UI par jour. L’Autorité européenne de sécurité des aliments (EFSA) a fixé un seuil maximal de sécurité (UL) à 4 000 UI par jour pour les adultes, au-delà duquel le risque d’hypercalcémie devient théoriquement possible.
Dans les essais cliniques utilisés pour évaluer la synergie D3 + K2, un apport autour de 2 000 UI de vitamine D3 apparaît comme un standard équilibré, compatible avec les objectifs de maintien de l’ossature normale et de fonctionnement normal du système immunitaire, sans sortir du cadre de sécurité.
Pour la vitamine K2 sous forme MK-7, les études ont utilisé des apports journaliers allant de 75 à 180 µg. L’essai de Knapen a notamment validé l’intérêt de 180 µg par jour sur des marqueurs osseux et vasculaires chez la femme ménopausée. À ce jour, aucune limite maximale de sécurité officielle n’a été définie pour la vitamine K2, son mécanisme d’action étant saturable : au-delà d’un certain seuil, l’excédent n’est tout simplement plus utilisé par les enzymes.
Dosage spécifique pour les enfants
Chez l’enfant et l’adolescent, l’enjeu n’est pas la performance osseuse ou vasculaire, mais la construction du capital osseux et le fonctionnement normal du système immunitaire. Les besoins sont donc différents de ceux de l’adulte.
Les autorités sanitaires européennes fixent des apports adaptés à l’âge, avec des limites de sécurité plus basses que chez l’adulte. Les plafonds maximaux tolérables pour la vitamine D sont inférieurs à 4 000 UI chez l’enfant, et varient selon les tranches d’âge. En pratique, les apports recommandés se situent généralement entre 400 et 1 000 UI par jour, selon l’âge, l’exposition solaire et le contexte nutritionnel.
Pour la vitamine K, les références sont moins formalisées en supplémentation pédiatrique. Physiologiquement, la K reste impliquée dans la coagulation sanguine normale et le maintien d’une ossature normale, mais toute supplémentation spécifique chez l’enfant doit s’inscrire dans un cadre médical, notamment en cas de terrain particulier ou de pathologie associée.
Risques liés à un déficit en vitamines D3 et K2
Un déficit en vitamine D est aujourd’hui largement reconnu comme fréquent dans les populations occidentales, en particulier en période hivernale, lors de faible exposition aux UVB, ou chez les personnes passant peu de temps à l’extérieur. Sur le plan physiologique, une insuffisance prolongée peut s’accompagner d’un fonctionnement moins optimal de l’absorption du calcium, d’un maintien de l’ossature fragilisé, et d’une régulation immunitaire moins efficace. Chez les femmes ménopausées, une faible densité minérale osseuse constitue par ailleurs un facteur de risque de fractures ostéoporotiques, rappelé dans le cadre réglementaire.
Pour la vitamine K2, le déficit est plus silencieux, car il ne s’exprime pas par des symptômes immédiats. Il se manifeste par une augmentation des formes inactives des protéines dépendantes de la vitamine K, notamment la dp-ucMGP, aujourd’hui considérée comme un marqueur de carence fonctionnelle en K2 au niveau vasculaire.
Sources :
Heaney, R. P., Dowell, M. S., Hale, C. A., & Bendich, A. (2003). Calcium absorption varies within the reference range for serum 25-hydroxyvitamin D. Journal of the American College of Nutrition, 22(2), 142-146.
Chen, S., Sims, G. P., Chen, X. X., Gu, Y. Y., Chen, S., & Lipsky, P. E. (2007). Modulatory effects of 1,25-dihydroxyvitamin D3 on human B cell differentiation. Journal of Immunology, 179(3), 1634-1647.
Kong, J., Zhu, X., Shi, Y., Liu, T., Chen, Y., Bhan, I., Zhao, Q., Thadhani, R., & Li, Y. C. (2013). VDR attenuates acute lung injury by blocking Ang-2-Tie-2 pathway and renin-angiotensin system. Molecular Endocrinology, 27(12), 2116-2125.
Knapen, M. H., Drummen, N. E., Smit, E., Vermeer, C., & Theuwissen, E. (2013). Three-year low-dose menaquinone-7 supplementation helps decrease bone loss in healthy postmenopausal women. Osteoporosis International, 24(9), 2499-2507.
Menaquinone-7 supplementation improves arterial stiffness in healthy postmenopausal women, Marjo H. J. Knapen Lavienja A. J. L. M. Braam Nadja E. Drummen Otto Bekers Arnold P. G. Hoeks Cees Vermeer 2015